Em 29 de outubro é celebrado o Dia Mundial da Psoríase. Segundo dados da ONG Psoríase Brasil, a doença acomete mais de 125 milhões de pessoas no mundo todo e, no Brasil, são mais de cinco milhões de portadores. Psoríase é uma doença inflamatória da pele, auto imune e não contagiosa. Apesar de ainda não ter cura, tem controle e o tratamento é totalmente voltado para a melhora da qualidade de vida dos pacientes.
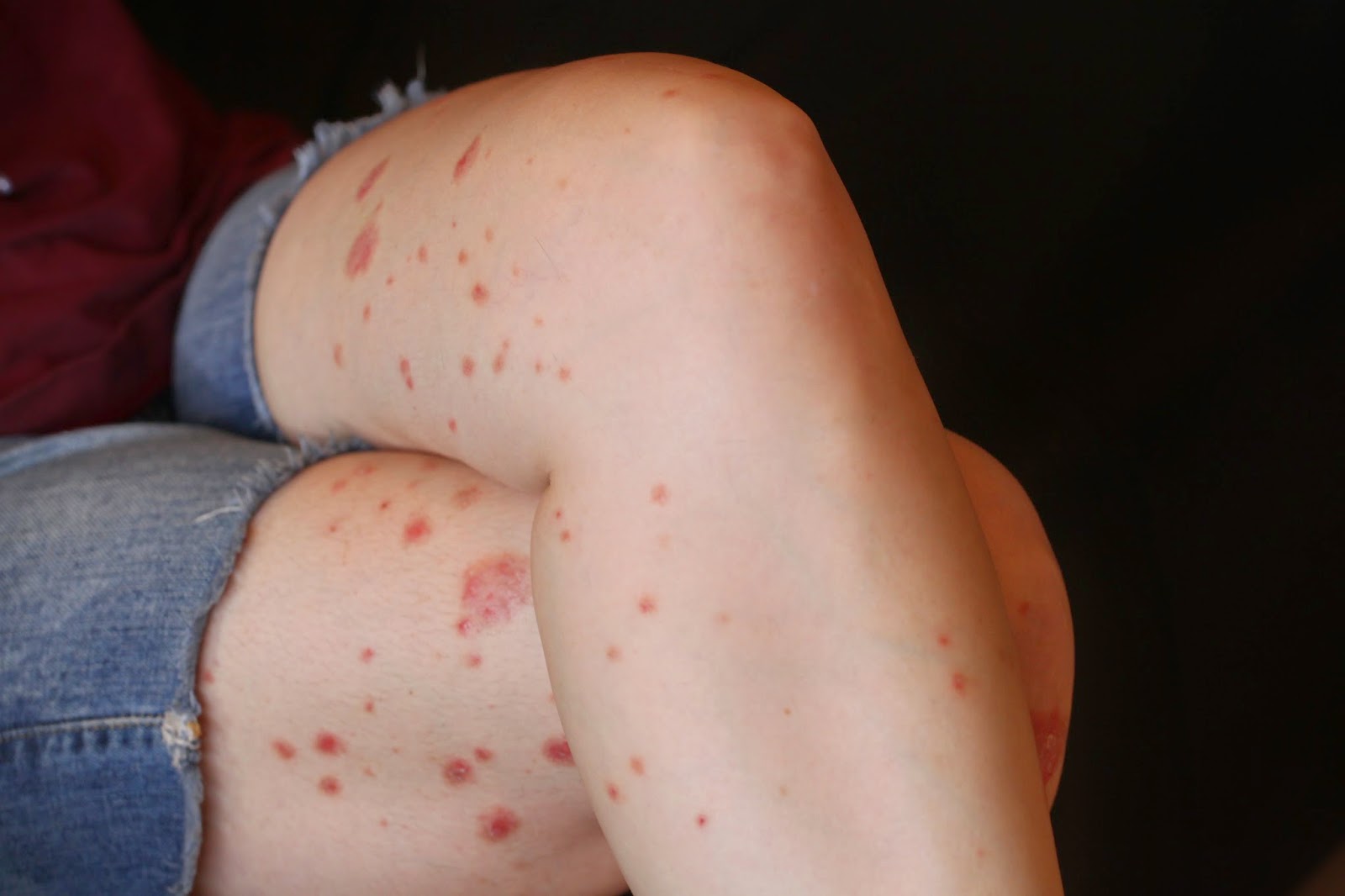
A doença atinge igualmente homens e mulheres, com uma porcentagem maior de casos registrados no sexo masculino e costuma manifestar antes dos 30 e após 50 anos, mas ela também pode surgir em outras fases da vida. A psoríase é caracterizada por lesões avermelhadas e descamativas, normalmente em placas no couro cabeludo, cotovelos, joelhos, pés, mãos, unhas e região genital, mas pode se apresentar em todo o corpo.
Ainda com causa desconhecida pela medicina, estudos apontam que a psoríase pode estar relacionada ao sistema imunológico, às interações com o meio ambiente e à suscetibilidade genética. As lesões provocadas pela doença no corpo variam de pequenas até o comprometimento de toda a pele, conforme explica o dermatologista Erasmo Tokarski.
“A psoríase é uma doença cíclica, ou seja, ela apresenta sintomas que desaparecem e reaparecem periodicamente. Apesar da medicina ainda não ter a cura para o problema, existe o controle por meio de tratamentos específicos para cada caso. Portanto, após o diagnóstico é preciso fazer o tratamento adequado para manter as lesões sob controle, o que melhora a qualidade de vida dos pacientes”, pontua.
O profissional ainda explica que o diagnóstico da psoríase é geralmente clínico, mas pode ser confirmado por meio de biópsia, que também é capaz de revelar um quadro mais característico e até mesmo qual o tipo da doença.
A psoríase é uma doença visível, o que pode afetar a vida social da pessoa. Por este motivo, o dermatologista defende que é preciso fazer com que o paciente entenda o tratamento e não o abandone mesmo quando estiver fora das crises.
“Como outras doenças crônicas, a psoríase é controlável e, principalmente, não é contagiosa. Existem vários os tipos de psoríase que se apresentam no corpo. É importante ter essa definição sobre qual acometeu o paciente para encontrar a melhor forma de tratar a doença”, ressalta Tokarski.
Apesar de ainda não ter a cura para a psoríase, existe o controle por meio de tratamentos específicos para cada caso. Na área da dermatologia integrativa, por exemplo, os tratamentos podem também serem feitos com medicamentos quânticos, mudança de estilo de vida, orientações alimentares e muitas vezes sem corticoide.
Tipos de psoríase
Psoríase Vulgar ou em placas – é a forma mais comum da doença, caracterizada por lesões de tamanhos variados, delimitadas e avermelhadas, com escamas secas esbranquiçadas ou prateadas que surgem no couro cabeludo, joelhos e cotovelos. Podem apresentar coceira e dor e, nos casos considerados mais graves, a pele ao redor das articulações pode rachar e até mesmo sangrar.
Psoríase Invertida – é caracterizada por manchas inflamadas e vermelhas que atingem, principalmente, as áreas mais úmidas do corpo, onde normalmente se formam dobras, como nas axilas, virilhas, embaixo dos seios e ao redor dos órgãos genitais. No caso de pessoas com obesidade, esse tipo de psoríase pode ser agravado; da mesma forma quando há sudorese excessiva e atrito na região.
Psoríase Gutata – segundo a Sociedade Brasileira de Dermatologia, este tipo da doença é o mais comum entre crianças e jovens com menos de 30 anos. A psoríase gutata geralmente é desencadeada por infecções bacterianas, como as de garganta, por exemplo.
Psoríase Ungueal – é o tipo de psoríase que afeta os dedos e unhas das mãos e dos pés. Ela faz com que a unha cresça de forma anormal, engrosse e escame, perca a cor, surgindo depressões puntiformes ou manchas amareladas. Em alguns casos a unha acaba por se descolar da carne ou esfarelar.
Psoríase Pustulosa – é uma forma rara de psoríase, em que podem aparecer manchas em todas as partes do corpo ou se concentrar em áreas menores, como pés e mãos. Elas se desenvolvem rapidamente, formando bolhas cheias de pus poucas horas depois da pele se tornar vermelha.
Psoríase Eritrodérmica – é o tipo menos comum das psoríases, com lesões generalizadas em 75% do corpo ou mais, com manchas vermelhas que podem coçar ou arder de forma intensa, levando a manifestações sistêmicas.
Psoríase Artropática ou Artrite Psoriásica – este tipo da doença pode estar relacionada a qualquer forma clínica da psoríase e, além de apresentar inflamação na pele e descamação, a psoríase artropática ou artrite psoriásica, também é caracterizada por fortes dores nas articulações e pode causar rigidez progressiva.
Psoríase Palmo-Plantar – as lesões aparecem como fissuras nas palmas das mãos e nas solas dos pés.